La néo-vessie :
Cystectomie et dérivation interne
L’intervention de cystectomie avec néo-vessie vous est proposée à l’Institut Paoli-Calmettes, celle-ci est destinée à enlever votre vessie atteinte d’une tumeur cancéreuse.
La maladie
Les prélèvements effectués au niveau de votre vessie ont mis en évidence une tumeur cancéreuse. Les caractéristiques de cette tumeur justifient l’ablation totale de la vessie.
Une chimiothérapie première (avant la chirurgie) vous sera peut-être proposée; cette chimiothérapie par voie intra-veineuse permet d’augmenter l’efficacité du traitement.
Rappel anatomique
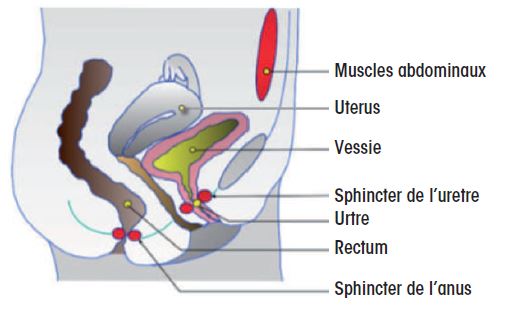
Chez la femme
L’urine secrétée par les reins est drainée par les uretères vers la vessie. La vessie est le réservoir dans lequel l’urine est stockée avant d’être évacuée lors de la miction. Cette miction permet l’évacuation de l’urine par le canal de l’urètre. Chez la femme, l’urètre est court (environ 4 cm) et il est entouré par les sphincters qui assurent la continence.
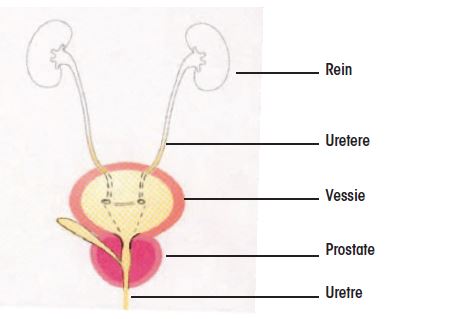
Chez l’homme
L’urine secrétée par les reins est drainée par les uretères vers la vessie. La vessie est le réservoir dans lequel l’urine est stockée avant d’être évacuée lors de la miction. Cette miction permet l’évacuation de l’urine par le canal de l’urètre. Chez l’homme, l’urètre est long d’environ 17 cm et il entouré par la prostate dans sa première partie.
L’intervention de la néo-vessie
Préparation spécifique avant l’intervention
Avant chaque intervention chirurgicale, une consultation d’anesthésie pré-opératoire est nécessaire. Signalez à votre urologue et à l’anesthésiste vos antécédents médicaux, chirurgicaux et traitements en cours, en particulier anticoagulants dont l’utilisation augmente le risque de saignement lors de l’intervention, mais dont l’arrêt expose à des risques de thrombose (coagulation) des vaisseaux. Le traitement anticoagulant est adapté et éventuellement modifié avant l’intervention. Indiquez également toute allergie.
- Une consultation avec un infirmier coordinateur est également prévue avant l’intervention, afin de vous informer sur les modalités de déroulement de votre hospitalisation et de votre suivi après l’intervention et au moment du retour à domicile.
- Une consultation avec une infirmière spécialisée pourra également vous être proposée pour vous expliquer le fonctionnement à venir de la néo-vessie.
Les urines doivent être stériles pour l’opération : une analyse d’urines est donc réalisée préalablement pour en vérifier la stérilité ou traiter une éventuelle infection. Il vous sera demandé de réaliser un régime sans résidu (afin d’éliminer les aliments riches en fibres alimentaires mal digérés par l’intestin) 48 heures avant l’intervention et de faire un lavement rectal la veille de l’intervention lors de votre arrivée dans le service. Un traitement d’immunonutrition, sous forme de petites briquettes à boire 3 fois par jour, vous sera également prescrit dans la semaine précédant l’intervention. L’objectif est de préparer votre intestin à la chirurgie et d’améliorer la cicatrisation.
Fumer augmente le risque de complications chirurgicales de toute chirurgie. Arrêter de fumer 6-8 semaines avant l’intervention élimine ce risque supplémentaire. Si vous fumez, parlez-en à votre médecin, votre chirurgien et votre anesthésiste. Une consultation anti-tabac pourra vous être proposée.
Principes de l’intervention
L’intervention se déroule sous anesthésie générale.
Dans la majorité des cas, l’intervention est réalisée par voie mini-invasive avec assistance robotique. Dans ce cas, une incision de 5 cm sera réalisée au dessus du nombril et 5 petites incisions d’1 cm seront réalisées sur le ventre, afin de pouvoir travailler avec des instruments fins.
Dans certains cas, si l’intervention n’est pas possible par cette voie mini-invasive, la chirurgie se fera par voie ouverte, avec une incision verticale de 20 cm environ entre le nombril et le pubis.
Chez la femme
Il est nécessaire de retirer la totalité de la vessie, ainsi que les ganglions adjacents. Dans la majorité des cas, si vous êtes ménopausée, l’utérus et les ovaires seront également retirés. Dans certains cas, la paroi antérieure du vagin et l’urètre peuvent également être retirés.
Chez l’homme
Il est nécessaire de retirer la totalité de la vessie, ainsi que la prostate, afin de limiter le risque de récidive. Les ganglions adjacents seront également retirés systématiquement. Dans certains cas, l’urètre peut également être retiré.
Après avoir retiré la vessie, pour permettre l’évacuation des urines, il existe plusieurs possibilités de dérivation. Le choix entre ces différentes techniques dépend de votre état de santé et de votre tumeur. Il fait l’objet d’une discussion pré opératoire avec votre urologue et éventuellement avec l’infirmière stomathérapeute. Parfois, le type de dérivation doit être modifié pendant l’intervention selon les constatations per opératoires.
Dans votre cas, une dérivation interne par une vessie de remplacement (néovessie) a été décidée. L’évacuation des urines se fait par les voies naturelles en utilisant un bout d’intestin pour en faire un réservoir entre les uretères et l’urètre.
Des sondes sont positionnées dans les uretères et dans la nouvelle vessie. Elles permettent de drainer les urines vers l’extérieur, dans des poches collectrices, en attendant que les sutures réalisées cicatrisent et soient étanches. De même, un drain sera placé au niveau de la zone opératoire, permettant de surveiller les écoulements issus du site opératoire.
Les Suites post-opératoires
Votre intervention peut nécessiter une prise en charge dans un service de soins intensifs pendant les premiers jours post-opératoires.
En général, le transit intestinal s’arrête temporairement de manière réflexe dans les suites de cette intervention. Vous pouvez cependant vous alimenter progressivement avant même la reprise du transit. Vous serez également hydraté par voie intra veineuse.
En cas de nausées et/ou de vomissements, une sonde allant dans l’estomac et sortant par une narine (sonde naso-gastrique) pourra être mise en place afin de mettre au repos votre estomac.
Les éventuelles douleurs liées à l’intervention relèvent de médicaments antalgiques qui vous sont administrés régulièrement.
Pendant votre hospitalisation, pour éviter qu’un caillot ne se forme dans les veines (phlébite), des mesures préventives sont mises en place, pouvant faire appel à une mobilisation précoce, le port de bas à varices et à un traitement anticoagulant (piqûres quotidiennes).
Des lavages réguliers (généralement toutes les 4h) seront réalisés par les sondes en place. Le moment de l’ablation des sondes urinaires et du drain est défini par votre chirurgien.
Les conseils et les soins concernant le fonctionnement de votre réservoir vésical vous sont expliqués pendant votre séjour. Il est possible, en cas de mauvaise vidange du réservoir au retrait de la sonde, que des autosondages réguliers soient nécessaires ; une éducation aux autosondages sera alors réalisée par l’équipe soignante.
La durée de votre hospitalisation est variable, décidée par votre chirurgien en fonction des suites opératoires et de votre état général. Le plus souvent elle est de 10 jours. A la sortie, une consultation post-opératoire est programmée avec votre urologue.
Le résultat de l’analyse de votre prélèvement de vessie n’est connu que plusieurs jours après l’opération. Il définit l’extension de votre maladie et/ou le caractère complet ou non de l’exérèse chirurgicale. Il conditionne le choix d’éventuels traitements complémentaires (chimiothérapie, radiothérapie). Ce résultat est transmis à votre médecin traitant et discuté lors de la visite post opératoire avec votre urologue.
Le retour à domicile
La reprise de vos activités se fera progressivement en fonction des conseils donnés pendant votre hospitalisation et par votre médecin traitant. Il vous est conseillé d’éviter les efforts violents, le port de charges lourdes et les déplacements importants dans le premier mois suivant l’intervention.
La durée de la convalescence et la date de reprise du travail ou d’une activité physique normale dépendent de votre état physique et seront discutés avec votre urologue.
Le maintien d’un traitement anticoagulant est nécessaire après votre hospitalisation pour prévenir le risque de phlébite. Cela nécessitera le passage quotidien d’une infirmière pour réaliser les injections et des contrôles biologiques réguliers (pendant 3 à 4 semaines généralement).
Il est conseillé de boire de l’eau alcaline (type eau de vichy) pour compenser l’acidité de l’urine. Il est normal de constater la présence de mucus dans l’urine, voire de germes intestinaux qui ne justifient pas forcément la mise en route d’un traitement antibiotique. Le retour au transit digestif parfaitement normal peut nécessiter quelques semaines. Des troubles du transit sont fréquents. Une période de plusieurs jours sans selle n’est pas un signe inquiétant. A l’opposé, l’absence de gaz, des nausées ou des vomissements nécessitent une consultation en urgence (risque d’occlusion).
Pour faciliter la reprise d’un transit normal, il est conseillé de :
- Manger de petites quantités à chaque repas en mastiquant lentement.
- Prendre les repas assis, dans le calme.
- Manger équilibré et le plus varié possible pour éviter les carences nutritionnelles.
- Respecter un apport suffisant en protéines (viandes, oeufs, poissons, produits laitiers…).
- Eviter les abus de boissons gazeuses, les sauces et les fritures, ainsi que les sucreries et les aliments gras.
En cas de chirurgie robot-assistée, une colle résorbable a été appliquée sur vos cicatrices et se résorbera toute seule ; elle ne nécessite aucun soin. Vous pouvez vous doucher.
En cas de chirurgie ouverte, il peut y avoir des fils ou des agrafes qui nécessitent alors des soins quotidiens par une infirmière et seront retirés 10 à 15 jours après l’intervention.
Si une cicatrice devient rouge ou chaude, il est important de montrer cette cicatrice à votre chirurgien : il peut s’agit d’un hématome ou d’un abcès. Une désunion de la peau peut parfois survenir. Si cette ouverture est superficielle, il faut simplement attendre qu’elle se referme, le délai de fermeture peut atteindre plusieurs semaines. En cas de sensation de craquement profond de la cicatrice ou de désunion profonde, il est nécessaire de consulter rapidement son chirurgien. Le tabac et la dénutrition ralentissent la cicatrisation.
Certains événements doivent vous faire consulter sans tarder : fièvre supérieure à 38°5, malaise, gonflement ou douleur du mollet, difficultés à respirer, douleurs abdominales, vomissements, difficultés à uriner, blocage ou impression de mauvaise vidange du réservoir.
Une consultation post-opératoire est programmée avec votre urologue afin de vous informer du résultat de l’examen microscopique de votre cancer de la vessie et de la prise en charge ultérieure. Un suivi de plusieurs années est le plus souvent nécessaire. Il a pour but de vérifier l’absence de récidive du cancer et prendre en charge d’éventuels effets indésirables.
Les effets secondaires urinaires et sexuels
Effets secondaires urinaires :
Après le retrait de la sonde vésicale, il est rare que vous soyez d’emblée continent. Le jour, les fuites quasi obligatoires au moment de l’ablation de la sonde vont diminuer progressivement. Une rééducation périnéale spécifique vous sera prescrite et devra être réalisée deux fois par semaine avec un kinésithérapeute.
La nuit, la continence complète est souvent difficile à obtenir et nécessite des levers réguliers, toutes les 2h initialement. Afin de bien vidanger la néovessie, il vous sera demandé d’uriner assis, en se penchant vers l’avant, avec une poussée abdominale, éventuellement aidée par les mains.
Si la vidange de ce nouveau réservoir vésical est incomplète, cela peut entraîner une rétention urinaire responsable d’infection urinaire et d’altération de la fonction rénale. Cela justifie alors la réalisation de sondages intermittents. Un encadrement spécifique peut être mis en place pour vous aider. En cas d’accumulation de mucus, des problèmes pour vidanger la néo-vessie peuvent également survenir.
Effets secondaires sexuels
Chez la femme >
L’ablation de la partie antérieure du vagin peut entraîner une gêne au moment des rapports sexuels (douleurs, irritation..). Des traitements locaux pourront être proposés pour améliorer votre sexualité.
Chez l’homme >
L’ablation de la prostate et des vésicules séminales étant réalisée en même temps que l’ablation de la vessie, il en découle une disparition de l’éjaculation. De même, lors de l’intervention, le risque de léser les nerfs de l’érection est important. Il est donc fréquent de ne plus avoir d’érections après une ablation de la vessie. Différents traitements de ces troubles de l’érection sont possibles et vous seront proposés, sous forme de comprimés, de gels à application locale ou d’injections au niveau de la verge.
Les risques et complications
Dans la majorité des cas, l’intervention qui vous est proposée se déroule sans complication. Cependant, tout acte chirurgical comporte un certain nombre de risques et complications. Certaines complications sont liées à votre état général et à l’anesthésie; elles vous seront expliquées lors de la consultation pré-opératoire avec le médecin anesthésiste ou le chirurgien et sont possibles dans toute intervention chirurgicale.
Les complications directement en relation avec l’intervention sont rares, mais possibles :
Pendant le geste opératoire :
- Saignements pouvant nécessiter une transfusion de sang.
- Blessure d’un organe de voisinage justifiant sa réparation ou son ablation. L’atteinte de l’intestin peut nécessiter sa mise à la peau provisoirement (stomie digestive).
Dans les suites post-opératoires immédiates :
- Saignement secondaire pouvant obliger à une transfusion et/ou une opération.
- Problèmes cardio-vasculaires ou respiratoires. Les causes les plus fréquentes sont les infections pulmonaires, les embolies pulmonaires, les accidents vasculaires cérébraux, les phlébites, les infarctus du myocarde.
- Problèmes cutanés ou neurologiques liés à votre position sur la table d’opération ou à l’alitement prolongé.
- Infections plus ou moins sévères :
- Infection urinaire relevant d’un traitement antibiotique.
- Infection générale avec septicémie
- Infection de la paroi et de la cicatrice justifiant des soins locaux prolongés.
- Complications urinaires (fistule, obstruction) pouvant nécessiter un drainage.
- Ecoulement de liquide lymphatique (lié à l’ablation des ganglions).
- Apparition d’une collection abdominale (abcès, hématome, lymphocèle) pouvant nécessiter la mise ne place d’un drain d’évacuation ou une nouvelle intervention.
- Complications digestives :
- Retard à la reprise du transit intestinal ou véritable occlusion.
- Eviscération nécessitant habituellement une ré-intervention.
- Ulcère de l’estomac.
- Fistule digestive (lâchage de sutures intestinales) nécessitant une ré-intervention.
Toute complication sévère peut conduire au décès du patient.
Risques à distance :
- Complications digestives: occlusion par des adhérences dans l’abdomen (brides).
- Complications urinaires : rétrécissement (sténose) au niveau de la suture entre l’intestin et les conduits urinaires (uretères ou urtère)…
- Complications au niveau de la paroi abdominale : éventration au niveau des cicatrices.
- Diarrhée, déficit vitaminique, liés au raccourcissement de votre intestin grêle et nécessitant un traitement adapté et prolongé…
- Risques propres à votre cancer reprise évolutive justifiant de nouveaux traitements.
Questions pratiques
Comment puis-je me laver ?
Dès votre retour à domicile, vous pouvez prendure une douche mais le bain n’est autorisé qu’à un mois.
Puis-je faire du sport ?
La reprise de vos activités sportives est possible progressivement après un mois de repos.
Puis-je conduire après l'intervention ?
Certains médicaments contre les douleurs peuvent entrainer une somnolence qui peut ne pas être compatible avec la conduite. La conduite d’un véhicule personnel est possible sans restriction après 10 jours de repos.
Puis-je voyager ?
Sauf avis contraire de votre médecin, les voyages sont possibles à partir du deuxième mois post-opératoire.
Quand puis-je reprendre une activité sexuelle ?
La reprise d’une activité sexuelle est possible un mois après l’intervention, dès lors que votre état général le permet.
Si des événements imprévus devaient survenir :
- Contactez en priorité votre médecin traitant qui organisera votre prise en charge en lien avec le médecin de l’Institut Paoli-Calmettes joignable au numéro d’urgence indiqué sur votre agenda de sortie.
- A défaut, contactez le 15 ou allez dans le service durgence le plus proche
